Classification Haut débit vs Bas-débit
- Tumeurs vasculaire = prolifération d’endothélium et finissent par régresser
- Malformation vasculaires = pas de prolifération, grandissent avec l’enfant.
- 90% des malformations vasculaires sont de bas débit (sans composante artérielle)
Hémangiome Infantile
Général
- Tumeur des tissus mous pédiatrique la plus fréquente (ce n’est pas une malformation)
- Cellules endothéliales avec proliférations+++
- Masse “strawberry” qui croit rapidement puis involue (régresison complète a 10ans)
- TTT: Rien ou Propranolol, rarement chirurgie ou embolisation (si symptomatique, inesthetique)
- Diagnostic clinique, IRM utile si profond ou pour suivre le traitement
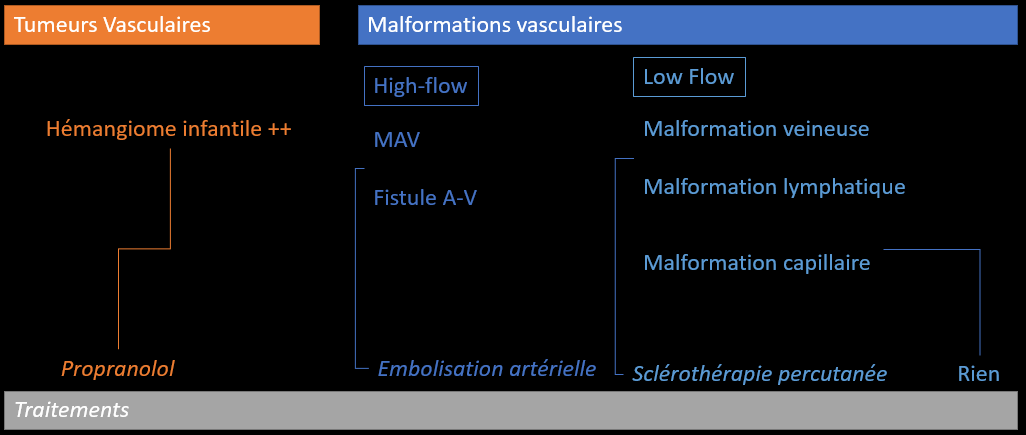
Phase proliférative
- Masse bien définie hyperT2 hypoT1
- Flow Voids
- Réhaussment homogène
- PAS d’oedme périphérique sinon exclure lésion agressive (biopsie)
Phase d’involution
- Remplassement graisseux
- Baisse du rehaussement
Autres Tumeurs Vasculaires
- Hémangiome Congénital, déjà présent à la naissance, peut ne pas régresser
- Hémangioendothéliome de Kaposi, agressivité intermédiaire, synrome de Kasabach-Merritt
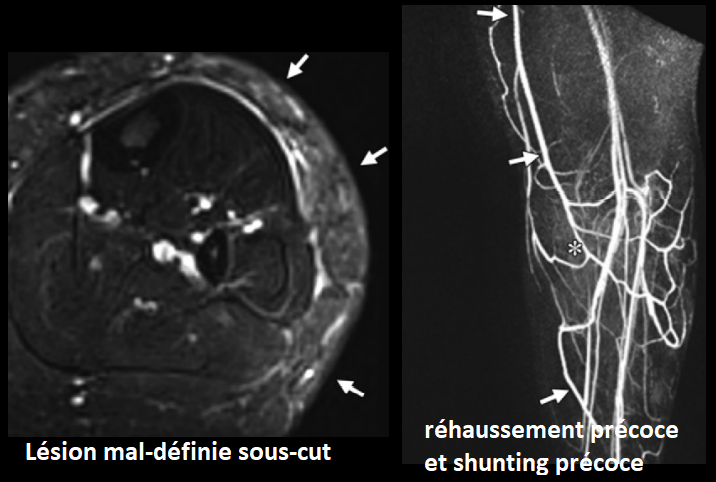
MAV et Fistules-AV
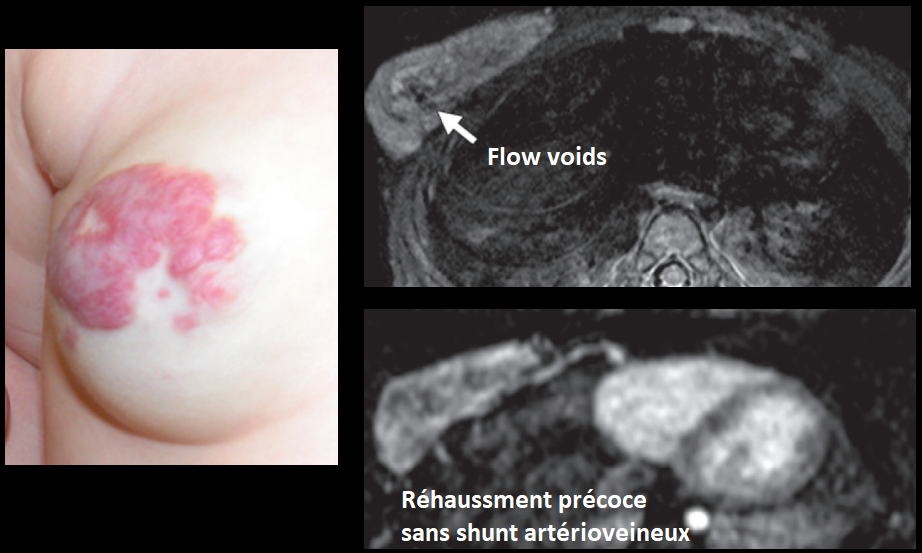
- MAV = Mulitples vaisseaux nourriciers, nidus, veines de drainage
- Fistule-AV = Vaisseau artériel et veineux unique
- Masse rouge, pulsatile, chaude
Imagerie
- Vaisseaux nourriciers et de drainage seprigineux de claibre élargies avec remplissages précoce
- Présence de flow voids sur les séquences SE, (Les flows voids se voient en SE mais sont en hypersignal sur les GRE et prennent le contraste, contrairement aux phlébolites)
- Possibles régions d’hémorragies hyperT1, ou de thromboses
Malformation Veineuse
Général
- Malformation vasculaire la plus fréquente
- Tête et Cou (40%) ou Extremités (40%), Tronc (20%)
- Faussement appelés hémangiome caverneux
- Vaisseaux post-capillaires dysplasiques avec stroma hamartomateux, thrombus, phlébolithes
- Se connectent avec un réseau veineux
- Sur la peau = Masse bleue, molle, compressible non pulsatile
IRM
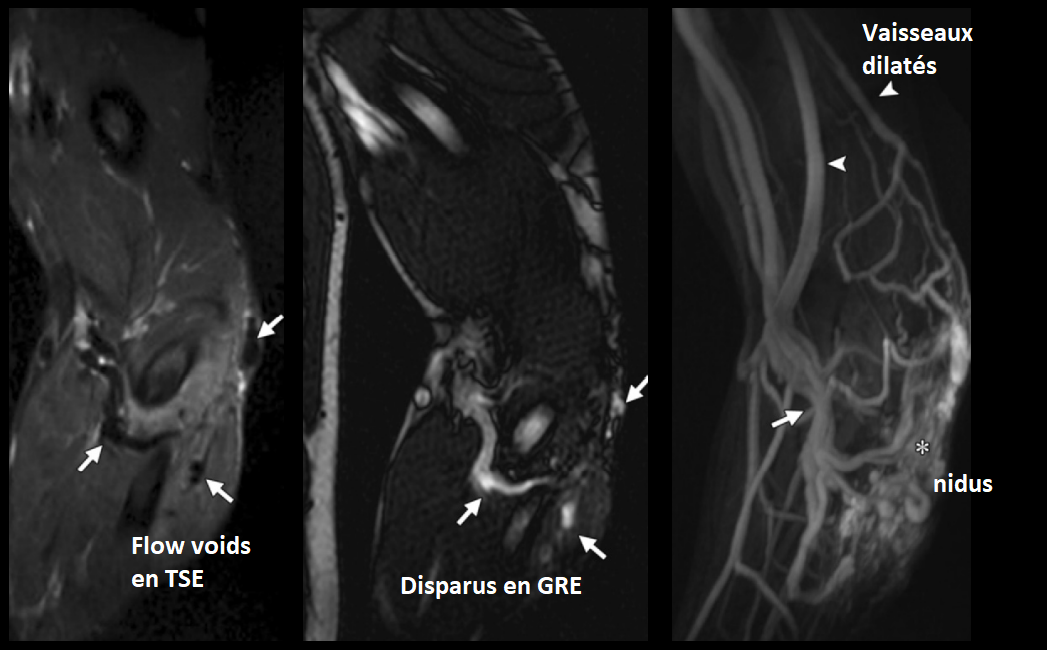
- Lesion septée hyperT1 hypoT2, multiloculée (lacs veineux)
- Composante possible de thrombus ou hemorragie
- Phlébolites = petits focis en hyposignal partout
- Low flow = absence de flow voids sur les séquences SE, (Les flows voids se voient en SE mais sont en hypersignal sur les GRE et prennent le contraste, contrairement aux phlébolites)
- Pas de rehaussement artériel ou veineux précoce
- Forte prise de contraste au temps veineux
- Chercher une connexion avec le reseau veineux profond (risque de TVP)
Malformation Lymphatique
Général
- Cou ++ (cervical postérieur typiquement)
- Masse molle Incompressibles
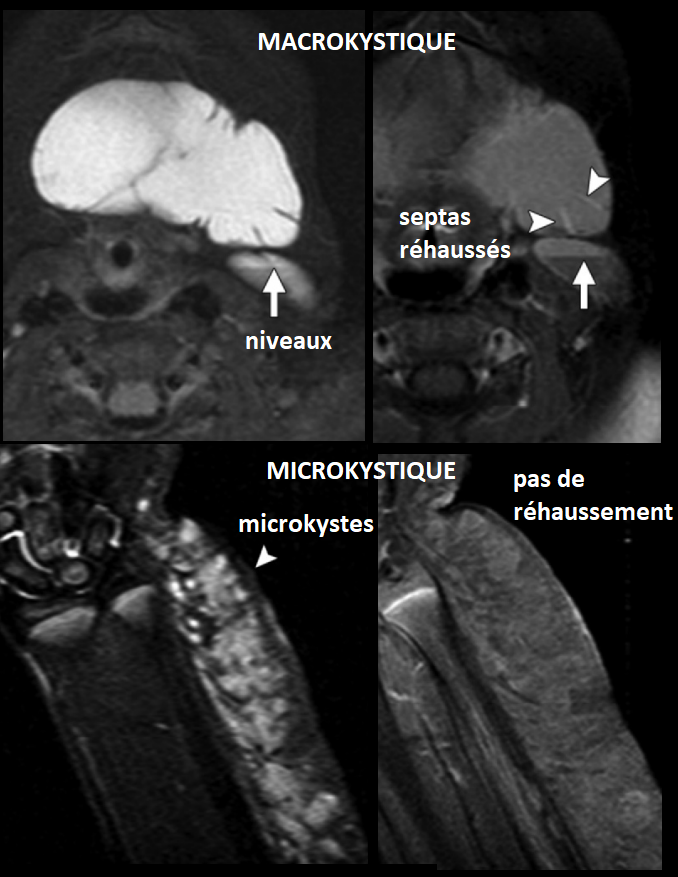
- Microkystique (kystes <2mm) vs Macrokystique (kystes >2mm taille variable)
IRM
- HyperT2 hypoT1
- Niveaux liquide-liquide fréquents
- Microkystique = pas de rehaussement, macrokystique = rehaussement des septas et paroi
- Parfois les microkystiques peuvent avoir un rehaussement des micro-septas ce qui les rendent indifférenciable des malformations veineuses
Malformation Capillaire
Général
- Tête - Cou ++
- Diagnostic clinique ++
- Ectasie de mini-vaisseaux sur la peau (léger épaisissement en IRM)
Malformation Capillaro-Veineuse
- Ressemble à une malformation veineuse mais avec un rehaussement précoce
Imagerie Post-Traitement
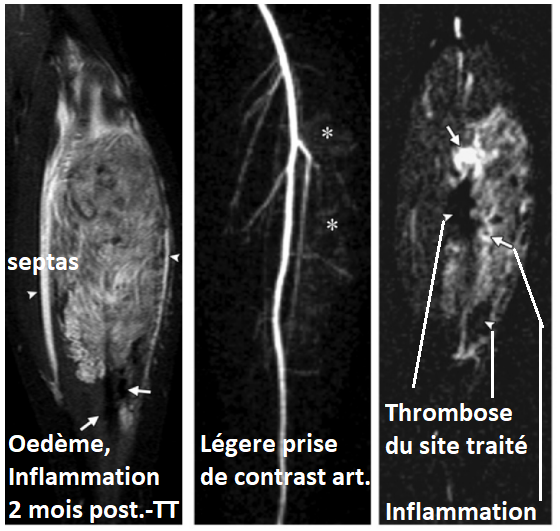
Après Sclérotherapie
- En post-traitement: hypersignal des régions traitées ainsi que des septas intermusculaires, qui finit par régresser
- Après 3 mois les fascias arrêtent d’être en hypersignal, l’inflammation peut perdurer
- La portion centrale traitée = Plus de rehaussement
- Diminution progressive en taille de la lésion
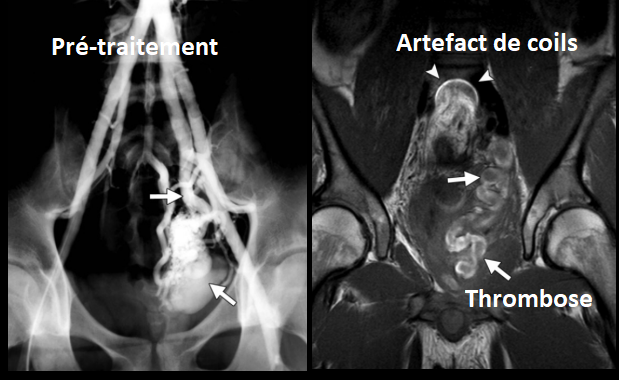
Embolisation des MAV et AVF
- Stratégie = Eliminer complètement le nidus sinon stimule une croissance agressive
- Thrombose de la malformation, réduction du shunting
- Si résidu = peut être traité à nouveau
Cas
Hemangiome
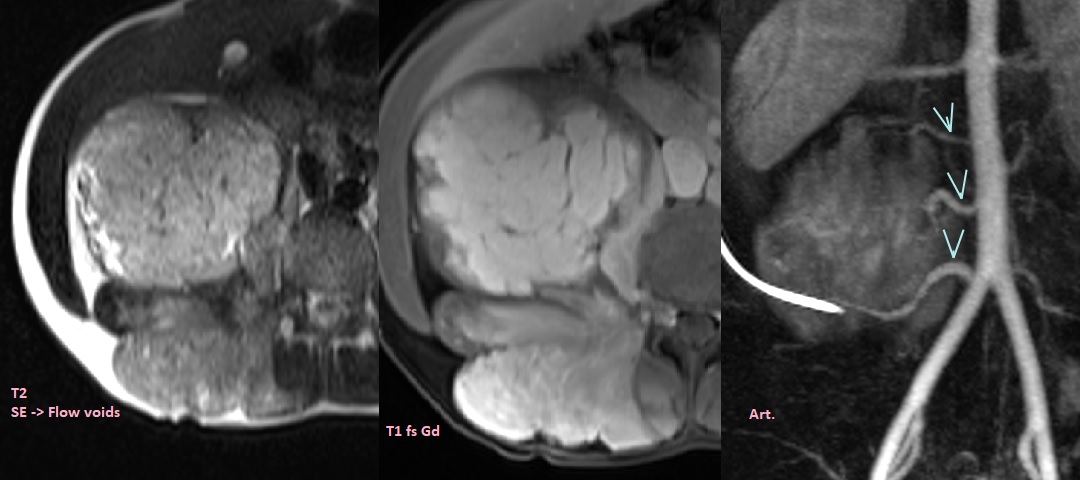 Hemangiome traité a multiples reprises par la suite
Hemangiome traité a multiples reprises par la suite
Protocoles
- T1
- T2 (et T2 FS si traité au lipiodol)
- ANGIO 4D (+ reconstructions MIP qui tourne en artériel et veineux)
- T1 gd Dixon 3 plan (il faut du FS et non FS)
Ref
MR Imaging of Soft-Tissue Vascular Malformations: Diagnosis, Classification, and Therapy Follow-up
Tumeur Vasculaire** = Hémangiome++ Malformation Vasculaire High Flow = MAV, Fistule A-VLow Flow = veineuse, lymphatique, capillaire, capillaro-lymphatico-veineux lymphangiome